محتويات
الليشمانيا
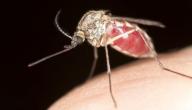
الليشمانيا أو داء الليشمانيات هو مرض طفيلي ناتج من الإصابة بطفيليات من هذا النوع تنتقل إلى الشخص من خلال لسعات ذباب الرمل المصاب، ويُشار إلى وجود أشكال متعددة من الإصابة، إلّا أنّ الشّائع بين الناس هو الليشمانيا الجلدية التي تسبب تقرّحات الجلد، وكذلك الحشوية التي تصيب عددًا من الأعضاء الداخلية؛ كالطحال، والكبد، ونخاع العظم في غالبية الأحوال.[١]
علاج الليشمانيا
يُنفّذ العلاج عن طريق ما يأتي:[٢]
- الأدوية المضادة للطفيليات؛ مثل: الأمفوتريسين ب، بإمكانها علاج هذه الحالة، وتُعطى علاجات أخرى تبعًا لنوع الإصابة الذي سبّبها، ويُشار إلى أنّ القروح الجلدية النّاتجة من الليشمانيا الجلدية تلتئم دون علاج في غالبية الحالات، إلّا أنّه بالإمكان استخدام العلاج لتسريع المعافاة، والحدّ من الندبات وخطر الإصابة بمرض مختلف.
- أمفوتيريسين ب والباراموميسين، إذ يُستخدَمان لعلاج الليشمانيا الجلدية المخاطية؛ إذ إنّها لا تلتئم من تلقاء نفسها.
- ستيبوجلوكونات الصوديوم، والأمفوتريسين ب، والباروموميسين، والميلتيفوسين، هذه الأدوية تستطيع علاج الليشمانيا الحشوية، التي هي أيضًا في حاجة مستمرة إلى العلاج فهي لا تشفى من تلقاء نفسها.
- مضاعفات داء الليشمانيا، كالنزيف، والالتهابات النّاتجة من ضعف الجهاز المناعي، التي قد تسبب الوفاة، وحدوث التشوّهات، أمّا داء الليشمانيا الحشوي فصبح قاتلًا في الغالب نتيجة تأثيره في الجهاز المناعي والأعضاء الداخلية.
عوامل خطر الليشمانيا
ينتشر هذا الدّاء من النّاحية الجغرافية في أرجاء العالم كلها باستثناء أستراليا، والقارة القطبية الجنوبية، إلّا أنّ ما يُقارب 95% من حالات الإصابة وُجدت في أمريكا الشمالية، وأمريكا الجنوبية، وآسيا الوسطى، وحوض البحر المتوسط، والشرق الأوسط، وفي العام 2015 وجدت مصادر موثوقة أنّ ما يزيد على 90% من حالات الإصابة باللشمانيا الحشوية كانت في البرازيل، وأثيوبيا، والهند، وكينيا، والصومال، وجنوب السودان، والسودان.
ينتشر المرض في بعض المناطق المدارية وشبه المدارية وجنوب أوروبا، تحديدًا في المناطق الريفية، إلّا أنّه قد يوجد في ضواحي بعض المدن أيضًا، بهذا فإنّ العوامل البيئية والمناخية تؤثر بشكل كبير وملحوظ في انتشار المرض، ويُشار إلى أنّ الأشخاص من الأعمار كافة عرضة للإصابة به في حال انتقلوا إلى مكان فيه هذا الداء؛ لذا فإنّ الفئات الأكثر عرضة للإصابة هي: المسافرون باستمرار، وعلماء الطيور، والجنود، والأشخاص الذين يُنفّذون عملية البحث أو أي نشاط آخر في الهواء الطلق ليلًا، وهو الوقت الذي تنشط فيه ذبابة الرمل[٢][١]
أمّا في ما يتعلّق بالظروف الاجتماعية والاقتصادية، فقد أشار مصدر موثوق لمنظمة الصحة العالمية (WHO) إلى أنّ الفقر أحد عوامل الإصابة بالمرض، إذ غالبًا ما تحدث الإصابة في المناطق التي يشيع فيها كلٌّ من سوء التغذية، والمجاعات، ونقص الموارد المالية، والهجرات نتيجة التحضر، أو حالات الطوارئ، أو الحرب، أو التغيرات البيئية، أو المناخية.[٢]
يُعدّ ضعف الجهاز المناعي من جهة أخرى واحدًا من العوامل التي ترفع خطر الإصابة بالليشمانيا، وفيروس نقص المناعة البشرية يستطيع التأثير في انتقال المرض، وزيادة خطر الإصابة، ويُشار إلى أنّ فيروس نقص المناعة وداء الليشمانيا كلاهما يؤثران في الخلايا ذاتها في الجهاز المناعي، وغالبًا ما يُصاب الأشخاص الذين يعانون من فيروس نقص المناعة البشرية بالليشمانيا، وأشارت التقديرات في المناطق الأثيوبية إلى أنّ ما يُقارب 34% من المصابين يعانون من هذا الفيروس، وفي المقابل فإنّ الإصابة بالإيدز تزيد حالة الإصابة شدة وتُصعّب العلاج.[٢]
أعراض الليشمانيا
تختلف الأعراض باختلاف نوع الإصابة، وتُفصّل في ما يأتي:[٣]
- داء الليشمانيا الحشوي، حيث أعراضها خفيفة أو شديدة؛ فبعض المصابين مثلًا لا يُلاحظون أيّ أعراض ولا يُدركون أنّهم مصابون بالطفيل، ويُشار إلى أنّ العلامات تظهر خلال أسابيع أو شهور من لدغة ذبابة الرمل المصابة، وفي حالات قليلة تظهر بعد سنوات عند ضعف الجهاز المناعي للمصاب، وتتمثل الأعراض الشائعة في المرض الأكثر حدة في: نقص الوزن، وانخفاض تعداد كريات الدم، وتضخم الكبد والطحال، الأمر الذي قد يسبب انتفاخ البطن، والحمّى غير المتواصلة، ووجود مستويات مرتفعة من الجلوبيولين المناعي في الدم.
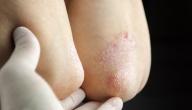
- داء الليشمانيا الجلدي، في هذا النوع يظهر مكان لدغة ذبابة الرمل كأنّه حطاط يتوسّع مع مرور الوقت ويُصبح متقرّحًا، ويُمسي أكثر وضوحًا بعد مرور عدّة أسابيع، وعادةً ما يُصحَب بمجموعة من الحبوب؛ كحب الشباب، أو الثآليل، أو الصدفية، التي تبدو جميعها في شكل قشور كبيرة متقرحة أو عقيدات متقرحة، ولا تُصحَب بالألم إلّا في حال إصابتها بالبكتيريا، وغالبًا ما تصيب الأطراف والوجه، وتُشفَى خلال أشهر أو سنوات مع بقاء ندبات شبيهة بالتعرّض لحروق قديمة.
- داء الليشمانيا الجلدي المخاطي، يصيب هذا الداء الأنف والفم والحنجرة، ويُصحَب بظهور العقيدة مكان لدغة الذبابة وداخل الأنف؛ مما يؤدي إلى تضخم الأنف أو الشفتين، وتغيّر الصوت أيضًا في حال وصول العقيدة إلى الحنجرة، إلى جانب أعراض أخرى مماثلة لداء الليشمانيا الجلدي، ويُشار إلى أنّ الأجزاء المتضررة قد يحدث فيها تدمير للأنسجة وتشويهها.
تشخيص الليشمانيا
يجب على المصاب إخبار الطبيب إذا كان يعيش في مكان يشيع فيه انتشار الإصابة بهذا المرض أو زاره، ويُجري الطبيب بدوره اختبارات لتحديد نوع الإصابة المسبب للمرض، ففي الليشمانيا الجلدية -مثلًا- يُجري الطبيب الخزعة من الجلد للبحث عن الحمض النووي أو المادة الوراثية للطفيل، أمّا في الحشوية فقد يُجري فحصًا بدنيًا لمعرفة وجود تضخّم في الطحال أو الكبد أو لا، ثمّ يأخذ خزعة من نخاع العظم أو عينة دم بهدف فحصها.[٢]
الوقاية من الليشمانيا
للوقاية من الليشمانيا يُنصَح باتباع الملاحظات الآتية، مع العلم أنّ اللقاحات غير متوفّرة:[٤]
- رشّ الأماكن الداخلية بالمبيدات الحشرية.
- رشّ الجلد المكشوف من الجسم بطارد حشرات يحتوي على ثنائي أثيل تولواميد (DEET) عند زيارة الأماكن التي تحتوي ذبابة الرمل، وارتداء الملابس الواقية، ورشّ الأخيرة بالبيرميثرين؛ لأنّ الحشرة الصغيرة قادرة على اختراق الحواجز الصلبة -كالأقمشة-.
المراجع
- ^ أ ب "About Leishmaniasis", www.cdc.gov,26-7-2018، Retrieved 24-11-2019. Edited.
- ^ أ ب ت ث ج Jacquelyn Cafasso (8-5-2017), "Leishmaniasis"، www.healthline.com, Retrieved 24-11-2019. Edited.
- ↑ Sandra Gompf, Mary Nettleman, "Leishmaniasis"، www.medicinenet.com, Retrieved 24-11-2019. Edited.
- ↑ Richard Pearson , "Leishmaniasis"، www.msdmanuals.com, Retrieved 24-11-2019. Edited.