محتويات
مرض حبة بغداد
ينتج مرض حبّة بغداد من الإصابة بعدوى طفيلية تُسمّى الليشمانيا تصيب الإنسان من خلال تعرّضه للدغات ذبابة الرمل الحاملة للعدوى، وتترافق الإصابة بهذا المرض المُعدي مع ظهور أعراض قد تبدو عادية، وقد تتطوّر لتصبح خطيرة ومُهدّدة لحياة المصاب، وفي حالات أخرى قد لا تظهر أيّ أعراض على المصاب أساسًا، وينتشر هذا المرض في مناطق آسيا، وفي الشرق الأوسط، وشمال إفريقيا، وأجزاء من أوروبا، ومن جانبه، فقد تختلف أعراض المرض حسب المناطق بناءً على نوع الكائن الطفيلي المسبب للعدوى.[١] تتسبّب الليشمانيا بإصابة الإنسان بواحدة من ثلاثة أنواع من العدوى، وهي عدوى الليشمانيا المخاطية، التي تسبّب تلف الأغشية المخاطيّة في الحلق، والفم، والأنف، أو عدوى الليشمانيا الحشوية، التي تُعدّ عدوى قاتلة إذا تُرِكَت من دون علاج، أو عدوى الليشمانيا الجلدية، هي أكثر أشكال المرض انتشارًا، وتسبّب إصابة الجلد بآفات وتقرّحات على الأجزاء المكشوفة من الجسم. وتجدُر الإشارة إلى أنّ مرض حبّة بغداد يُعدّ من الأمراض المعروفة عالميًّا، إذ إنّ عدوى الليشمانيا الجلديّة وحدها سنويًّا مسؤولةً عمّا يصل إلى مليون حالة من العدوى، كما أنّ هذا المرض يتسبّب في وفاة الآلاف من الأشخاص سنويًّا. أمّا في ما يخصّ كائنات الليشمانيّات الطفيلية التي تتسبّب في الإصابة بالمرض، فقد عُثر عليها في العديد من الحيوانات، وعثر عليها في الإنسان أيضًا، إذ إنّها تنتقل -كما ذُكِرَ- من خلال دم الذبابة التي تنقُلها.[٢]
أعراض الإصابة بالمرض
يحمل الأشخاص مرض الليشمانيا لمدة طويلة دون أن تظهر عليهم أعراض الإصابة، والتي تختلف عادةً على حسب نوع العدوى التي يسبّبها المرض. وفي ما يلي توضيح لأهمّ علامات الإصابة حسب نوع العدوى:[٣]
- مرض الليشمانيا الحشوية، لا تظهر علامات الإصابة بهذا النوع إلّا بعد مضيّ مدة تتراوح بين الشهرين والستّة أشهر، وتتمثّل أعراض المرض بما يأتي:[٣]
- انتفاخ الغدد الليمفاوية.
- ارتفاع درجات الحرارية، واستمرارها لأسابيع أو أشهر.
- تضخّم الطحال.
- انخفاض في إنتاج كريات الدم الحمراء.
- تضخّم الكبد.
- الهزال.
- خسارة الوزن.
- النزيف الدموي.
- الإصابة بأنواع أخرى من العدوى.
- مرض الليشمانيا المخاطية الجلديّة، تظهر أعراض هذه العدوى بعد سنة إلى خمس سنين من ظهور الآفات الجلديّة، وهي على النحو الآتي:[٣]
- تقرّح الشفتين والفم.
- تقرّحات على الأنف.
- انسداد الأنف أو سيلانه.
- نزف من الأنف.
- عدم القدرة على التنفس.
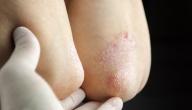
- مرض الليشمانيا الجلدية، يُعرَف هذا النوع من العدوى أيضًا باسم داء الليشمانيا الجلدي التالي لمرض الكلازار، وتظهر أعراضه بعد الإصابة بمدّة تتراوح بين 6-12 شهرًا،[٢]، وعادةً ما تتمثّل الأعراض بظهور قرح جلديّة غير مؤلمة تظهر بعد عدّة أسابيع من عضّة الذبابة الرّملية، لكن في بعض الأحيان قد لا تظهر الأعراض إلّا بعد سنوات أو شهور.[٣]
أسباب الإصابة بالمرض
يتعرّض الإنسان للدغات ذبابة الرمل التي تنشط في المناطق الرطبة، خصوصًا خلال ساعات الليل وحتى بزوغ الفجر، ويُذكر أنّ الليشمانيا تتطفّل على أجسام أنثى الذبابة، التي غالبًا ما تعيش في فراء الكلاب وتنتقل طائرةً إلى الإنسان، الذي يُصاب بالمرض جرّاء مشاركة الإبر خلال عمليات نقل الدم، أو قد تنتقل العدوى من خلال طيران الذبابة من جسم إنسان إلى آخر،[٢] ويحدث ذلك دون ملاحظة الشخص للذبابة؛ فهي صغيرة الحجم ولا تُحدث أيّ نوعٍ من الضجّة، كما أنّها لا تسبب الألم في كثير من الأحيان عند لسعها الإنسان، وترتبط عوامل الإصابة بالأوضاع الاجتماعية والاقتصادية المتردية. وفي ما يلي ذكر أبرز هذه الأسباب حسب منظمة الصحة العالمية:[٣]
- العوامل البيئيّة.
- المجاعات، والفقر.
- التغذية السيئة.
- ضعف جهاز المناعة، يزداد خطر الإصابة بمرض الليشمانيا لدى الأشخاص المصابين بفيروس نقص المناعة البشرية، إذ إنّ كلًا من مرض اللشيمانيا ومرض نقص المناعة البشريّة يؤثّران في خلايا متشابهة في الجهاز المناعي للجسم.
- التغيّرات المناخية، إذ يصيب هذا المرض خاصّةً الأشخاص الذين يعيشون في المناطق المدارية وشبه الاستوائية.
تشخيص وعلاج المرض
يُشخّص داء الليشمانيا من خلال تعرّف الطبيب إلى الحالة المرضية، وبحثه عن مجموعة الأعراض الظّاهرة على المصاب، وأخذ التاريخ المرضي للمصاب، والسّؤال عن الأماكن التي سافر إليها المصاب في آخر مدة، إلى جانب مجموعة من الفحوصات التي تشمل أخذ خزعة من نخاع العظم والأنسجة المصابة، بالإضافة إلى فحوصات تحاليل الدم،[١] وقد يطلب الأطبّاء إجراء فحوصات جسمية للتأكد من حدوث تضخم في الكبد والطحال.[٣]
غالبًا ما تعالج المرض بمضادات الفطريات ومضادات الليشمانيا المُعتَمَدة من إدارة الغذاء والدواء الأمريكية، وتؤخذ هذه الأدوية فمويًا، كما توجد أنواع أخرى من العلاج تتمثّل بالعلاج الموضعي، والعلاج الحراري الموضعي، الذي يتطلّب التخدير الموضعي للمصاب، والعلاج بالتبريد من خلال النيتروجين السائل، ويستمر هذا العلاج لعدة أسابيع في الغالب، ويشار إلى ضرورة متابعة الممرضين للحالات خلال مرحلة العلاج.[٤] وتجدُر الإشارة إلى أنّ طريقة علاج هذا المرض عادةً ما تختلف بناءً على نوعه، إذ لا يحتاج مرض الليشمانيا الجلدي إلى نوع معيّن من العلاج، فقد تختفي أعراضه وحدها، لكنّها تستغرق وقتًا طويلًا، ذلك على عكس حالات الليشمانيا المخاطية والحشوية، والتي تحتاج في حال ظهور الأعراض إلى العلاج. كما أنّ بعض الحالات قد تحتاج إلى أنواع محددة من الأدوية وبجرعات مختلفة، ذلك حسب حاجة المريض سواءً أكانَ طفلًا أم امرأة حاملًا أو مرضعًا، أو شخصّا ذا مناعة ضعيفة، كما توجد احتماليّة للتدخّل الجراحي التجميلي للحالات التي تعاني من تقرّحات شديدة في الأغشية المخاطية للأنف والفم.[١]
الوقاية من المرض
ينبغي على الأشخاص التجنّب التامّ للتعرّض للدغات ذبابة الرمل، إذ لا يوجد أيً من التطعيمات التي تمنع من الإصابة بالمرض، وعلى هذا الأساس توجد بعض الإرشادات الوقائية التي تحدّ من انتشار هذه الآفة، وهي في ما يأتي:[٣]
- استعمال الناموسية التي توضع فوق السرير، ويُفضّل أنْ تأتي دقيقة في نسجها؛ ذلك لمنع ذبابة الرمل الصغيرة من اختراقها.
- الحرص على رشّ غرف النّوم بأدوية إبادة الحشرات.
- النوم في الطوابق العلوية، إذ إنّ ذبابة الرّمل لا تستطيع الوصول إلى ارتفاعات عالية.
- تجنّب البقاء في المساحات المفتوحة وفي الهواء الطّلق خلال ساعات الليل وحتى الفجر.
- استخدام مكيّفات التهوية داخل المنازل.
- لبس الملابس طويلة الأكمام؛ ذلك لتغطية الجلد قدر الإمكان.
المراجع
- ^ أ ب ت "Leishmaniasis", www.rarediseases.org, Retrieved 21-10-2019. Edited.
- ^ أ ب ت "Leishmaniasis", www.who.int,14-3-2019، Retrieved 21-10-2019. Edited.
- ^ أ ب ت ث ج ح خ Jacquelyn Cafasso (8-5-2017), "Leishmaniasis"، www.healthline.com, Retrieved 21-10-2019. Edited.
- ↑ Mary D. Nettleman (25-10-2018), "Leishmaniasis"، www.medicinenet.com, Retrieved 21-10-2019. Edited.